Des yeux qui jaunissent, une urine plus foncée, un bilan qui déraille. Les bilirubines élevées intriguent et inquiètent, car elles reflètent souvent ce qui se passe dans le foie, le sang ou les voies biliaires. Bonne nouvelle, comprendre ce pigment et ses variations permet d’agir plus tôt et mieux. Voici un guide clair et fiable pour décoder vos résultats, reconnaître les signaux d’alerte et connaître les solutions possibles.
💡 À retenir
- Environ 1 personne sur 10 peut présenter des bilirubines élevées à un moment donné de sa vie.
- Les bilirubines élevées peuvent indiquer des maladies du foie, des troubles sanguins ou des obstructions biliaires.
- La jaunisse est un symptôme courant associé aux bilirubines élevées.
Qu’est-ce que la bilirubine ?
La bilirubine est un pigment jaune issu de la dégradation de l’hémoglobine contenue dans les globules rouges. Elle circule d’abord sous forme de bilirubine non conjuguée, insoluble dans l’eau, transportée par l’albumine jusqu’au foie. Dans les cellules hépatiques, elle est transformée en bilirubine conjuguée, soluble, puis excrétée dans la bile vers l’intestin.
Une petite partie revient dans le sang et s’élimine par les urines et les selles. Les laboratoires mesurent la bilirubine totale et, souvent, ses fractions directe et indirecte. Les valeurs de référence varient selon les méthodes, mais tournent généralement autour de 5 à 20 µmol/L pour la bilirubine totale chez l’adulte.
Des bilirubines élevées signifient qu’un maillon de cette chaîne fonctionne moins bien ou qu’il est surchargé. Le point de blocage peut se situer avant le foie, dans le foie lui-même ou après le foie.
Importance de la bilirubine
À faible dose, la bilirubine a un effet antioxydant utile. Elle devient problématique quand sa concentration augmente de façon durable. C’est un biomarqueur fiable de la santé du foie et des voies biliaires, et un indicateur précieux d’une destruction accrue des globules rouges.
Exemple concret: un nourrisson peut présenter une jaunisse physiologique les premiers jours de vie, le foie étant encore immature. Chez l’adulte, un syndrome de Gilbert, bénin, provoque des fluctuations de la bilirubine, souvent lors d’un jeûne, d’un stress ou d’une infection.
Causes des bilirubines élevées
Les causes se regroupent en trois catégories. Avant le foie, une hémolyse accélérée libère beaucoup d’hémoglobine, d’où une hausse de bilirubine non conjuguée. Dans le foie, des atteintes comme les hépatites virales, l’alcool, la stéatohépatite métabolique, certaines maladies génétiques ou médicamenteuses perturbent la conjugaison et l’excrétion. Après le foie, une obstruction biliaire par calcul, tumeur, sténose ou pancréatite bloque l’évacuation de la bile, ce qui fait grimper la bilirubine conjuguée.
Parmi les causes fréquentes, on retrouve le syndrome de Gilbert, bénin et intermittent, les calculs de la vésicule biliaire, l’hépatite alcoolique, la stéatose hépatique liée au surpoids, ainsi que des médicaments comme la rifampicine, l’atovaquone-proguanil ou certains antirétroviraux. Un jeûne prolongé, une déshydratation, une infection ou un effort intense peuvent transitoirement faire apparaître des bilirubines élevées chez des personnes prédisposées.
Exemples pratiques:
Un coureur de fond peut présenter une légère hyperbilirubinémie indirecte par micro-hémolyses dues aux impacts répétés. Repos et hydratation corrigent le plus souvent le chiffre.
Une douleur en barre sous-costale droite avec nausées, urines foncées et selles pâles évoque un calcul biliaire migrant. L’échographie confirme et oriente la prise en charge.
Facteurs de risque
- Consommation d’alcool régulière ou excessive
- Surpoids, diabète, syndrome métabolique
- Antécédent familial de maladies hépatiques ou de troubles de la conjugaison
- Médicaments hépatotoxiques ou interférant avec la bile
- Hépatites virales non dépistées ou non vaccinées
Symptômes associés
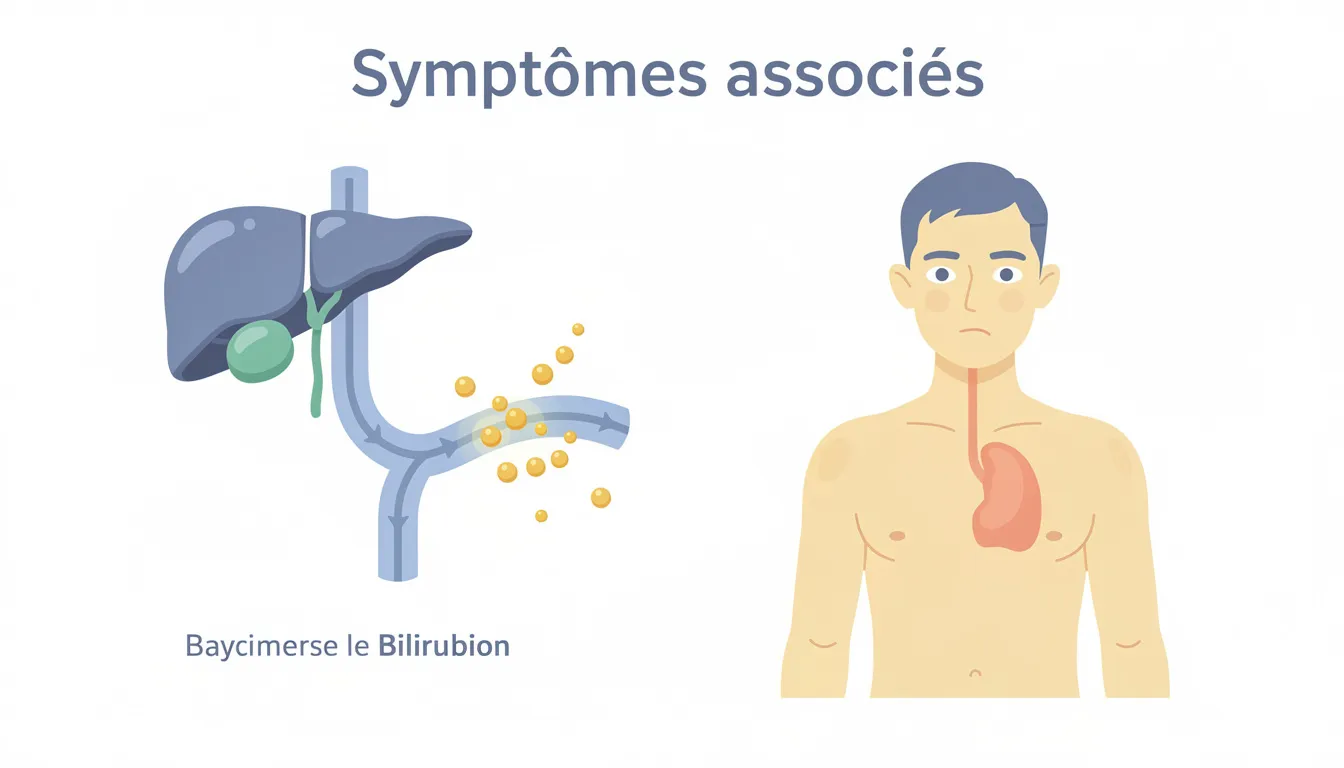
Le signe le plus connu reste la jaunisse, c’est-à-dire une coloration jaune de la peau et du blanc des yeux. Elle s’accompagne souvent d’urines foncées et de selles décolorées si la bile ne parvient plus dans l’intestin. Des démangeaisons diffuses, une fatigue marquée, une sensation de malaise digestif ou une douleur dans la partie haute de l’abdomen peuvent également apparaître.
La présentation dépend de la cause. Une hémolyse donne plutôt une pâleur, un essoufflement à l’effort et parfois une rate augmentée de volume. Une obstruction biliaire provoque plus volontiers prurit, selles claires et douleur. Chez le nourrisson, une somnolence excessive ou des difficultés d’alimentation doivent alerter rapidement.
- Coloration jaune des yeux et de la peau
- Urines foncées, selles pâles
- Prurit généralisé et fatigue
- Douleurs sous-costales droites ou abdominales hautes
Diagnostiquer les bilirubines élevées
Le diagnostic combine l’interrogatoire, l’examen clinique et des examens complémentaires. Le médecin cherche d’abord à savoir si l’élévation concerne la bilirubine non conjuguée, la conjuguée, ou les deux. Cette distinction oriente fortement vers une cause avant, dans, ou après le foie.
Des analyses sanguines évaluent l’inflammation et la fonction hépatique, tandis que l’imagerie dépiste un obstacle mécanique. Un bilan étape par étape évite des explorations inutiles et accélère la prise en charge quand une urgence se dessine.
Examen clinique
Le professionnel de santé observe la coloration des yeux et de la peau, palpe le foie et la rate, et recherche des signes associés comme des douleurs, un amaigrissement, de la fièvre ou des démangeaisons. Il dresse aussi l’inventaire des traitements en cours, des compléments, de l’alcool, d’un jeûne récent, d’un voyage, ou d’une exposition à des toxiques.
Conseil utile: apportez à la consultation vos ordonnances, photos de la teinte des urines si elle varie, et la chronologie des symptômes. Ces détails font souvent gagner du temps diagnostique.
Tests sanguins
Le bilan standard comprend la bilirubine totale et fractionnée, les transaminases (ALAT, ASAT), la GGT et les phosphatases alcalines, qui explorent la cellule hépatique et la circulation de la bile. Une numération sanguine, l’haptoglobine, la LDH et les réticulocytes aident à dépister une hémolyse. Selon le contexte, s’ajoutent sérologies virales, auto-anticorps, dosage de la ferritine, et parfois un test de Coombs.
L’échographie abdominale est l’examen d’imagerie de première intention pour visualiser le foie, la vésicule et les voies biliaires. En cas de doute, une IRM biliaire ou une tomodensitométrie précise la localisation d’un obstacle. Quelques laboratoires recommandent un prélèvement à jeun, mais ce n’est pas toujours nécessaire. Demandez les consignes spécifiques du laboratoire pour éviter des résultats faussement perturbés.
Repère pratique: chaque laboratoire a ses propres valeurs de référence. Interprétez vos chiffres en pourcentage d’écart par rapport aux normes du compte rendu, pas uniquement avec des valeurs absolues.
Traitements et solutions
Le traitement vise d’abord la cause. Une hémolyse nécessite de corriger le facteur déclenchant. Une hépatite virale se prend en charge selon le virus concerné. Une obstruction par calcul peut exiger une extraction endoscopique, puis une chirurgie de la vésicule. Un syndrome de Gilbert ne requiert pas de traitement, mais une hygiène de vie adaptée limite les poussées.
Des mesures générales aident presque toujours: bonne hydratation, éviction de l’alcool, alimentation équilibrée, prudence avec les médicaments métabolisés par le foie. Demandez conseil avant toute automédication si vos taux sont élevés ou si vous avez une maladie hépatique connue.









