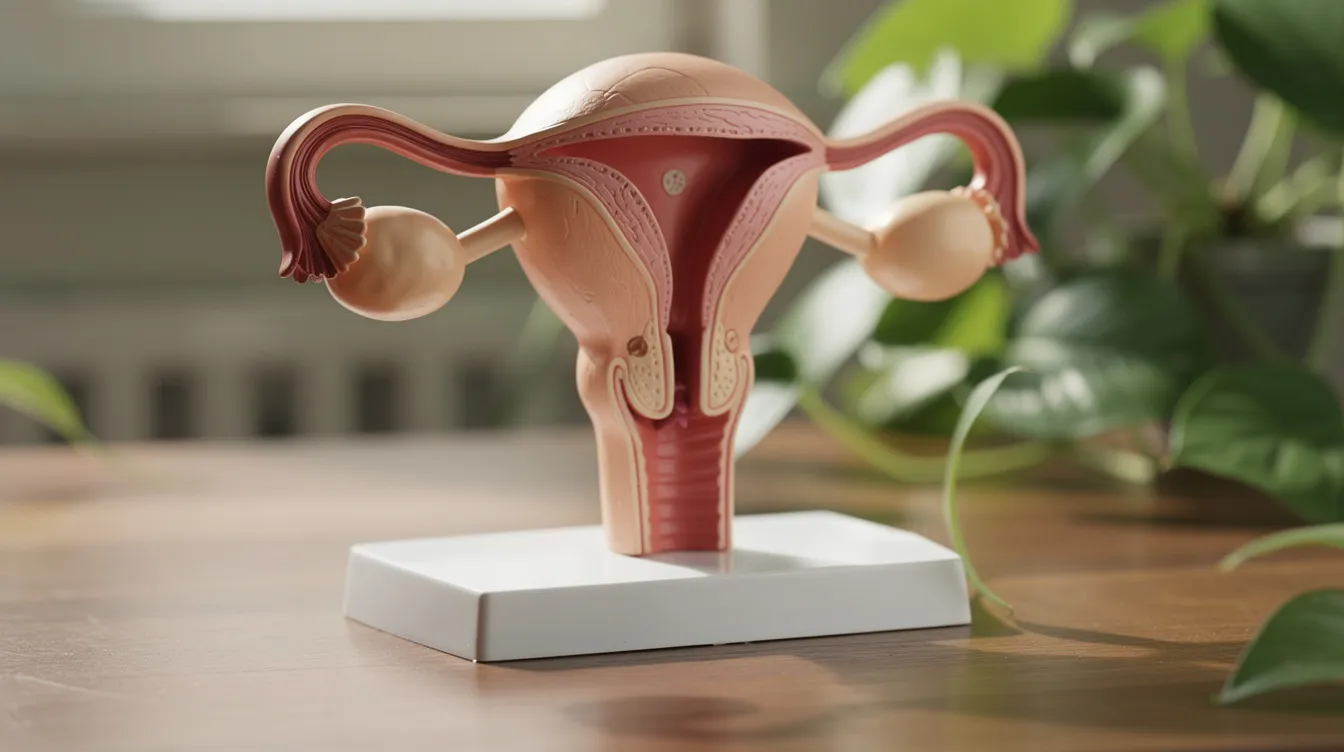
Identifier les organes sur un schéma de l’appareil génital féminin vue de face aide à mieux comprendre le corps, sa santé et ses signaux. Cet aperçu visuel met en relation les parties externes et internes, de la vulve aux ovaires. Vous découvrirez ici leurs rôles, les principales fonctions hormonales et reproductives, et les pathologies fréquentes avec des conseils de prévention. Objectif : vous donner des repères clairs, fiables et faciles à mémoriser.
💡 À retenir
- 80% des femmes souffrent de troubles gynécologiques à un moment de leur vie.
- La connaissance de l’anatomie féminine est essentielle pour la prévention.
- L’endométriose affecte 1 femme sur 10 en âge de procréer.
Anatomie de l’appareil génital féminin vue de face
Sur un schéma de l’appareil génital féminin vue de face, on distingue les structures externes et internes, organisées autour de l’axe médian du bassin. La vue de face met en évidence l’alignement de l’orifice urinaire, de l’entrée du vagin et le positionnement de l’utérus entre la vessie et le rectum. Elle permet d’associer chaque organe à sa fonction et d’anticiper les symptômes selon la zone concernée.
À l’extérieur, la vulve regroupe les grandes lèvres, les petites lèvres, le clitoris, le méat urinaire et l’orifice vaginal. À l’intérieur, on retrouve le vagin, le col de l’utérus, l’utérus, les trompes de Fallope et les ovaires. Ce plan frontal aide à se repérer rapidement, même sans connaissances médicales approfondies.
Description des organes internes et externes
La vulve protège l’entrée du vagin et participe au plaisir grâce au réseau nerveux très riche du clitoris. Les grandes lèvres forment une barrière cutanée, tandis que les petites lèvres, plus internes, guident vers l’orifice vaginal et le méat urinaire. Le vestibule vaginal est la zone située entre les petites lèvres, où s’ouvrent le vagin et l’urètre.
Le vagin est un conduit musculo-membraneux élastique. Son rôle est d’accueillir les rapports, d’évacuer le sang des règles et de constituer le canal de naissance. Le col de l’utérus, à son extrémité supérieure, fait la jonction avec l’utérus et sécrète une glaire variant selon le cycle. L’utérus est un organe creux aux parois épaisses, composé du myomètre (muscle) et de l’endometre (muqueuse qui s’épaissit puis saigne en l’absence de grossesse).
Les trompes de Fallope relient l’utérus aux ovaires. Leurs franges (fimbrias) recueillent l’ovule libéré par l’ovaire. Les ovaires, petits organes en forme d’amande, renferment des follicules contenant les ovocytes et produisent des hormones qui régulent le cycle. Le plancher pelvien soutient l’ensemble, contribuant à la continence et à la stabilité des organes.
- Repérez la vulve, puis suivez l’axe vers l’orifice vaginal et le col.
- Visualisez l’utérus au centre, avec les trompes s’étendant latéralement.
- Identifiez les ovaires comme deux amandes situées de part et d’autre.
Pour lire un schéma de l’appareil génital féminin vue de face, prenez l’habitude de situer d’abord les repères externes, puis de progresser vers les structures internes. Cette méthode pas à pas évite les confusions courantes entre l’urètre et l’entrée du vagin.
Fonctions principales de l’appareil génital féminin
L’appareil génital féminin remplit des fonctions reproductives, hormonales et sexuelles. Le cycle se déroule en phases coordonnées : croissance de la muqueuse utérine, ovulation, éventuelle fécondation et, à défaut d’implantation, règles. Les ovaires sécrètent des œstrogènes et de la progestérone qui orchestrent ces étapes et influencent la peau, l’os, l’humeur et l’énergie.
La fécondation se produit le plus souvent dans la trompe. L’embryon migre ensuite vers l’utérus pour s’implanter. Le vagin maintient un pH acide et un microbiote protecteur qui forment une barrière contre les infections. Sur un schéma de l’appareil génital féminin vue de face, ces relations anatomiques expliquent pourquoi une douleur latérale peut évoquer l’ovaire, tandis qu’une douleur médiane renvoie plus à l’utérus.
La fonction sexuelle implique la lubrification vaginale, la sensibilité clitoridienne et la vascularisation de la vulve et du vagin. Le plaisir résulte d’une interaction entre les tissus érectiles, les nerfs et le cerveau. Les hormones modulant le cycle menstruel influencent aussi le désir, la lubrification et parfois la perception de la douleur.
Enfin, l’appareil génital participe à la continence et au support viscéral grâce au plancher pelvien. Renforcer ces muscles par des exercices ciblés peut aider après un accouchement ou en cas de fuites urinaires légères. Comprendre la mécanique sur un schéma de l’appareil génital féminin vue de face facilite la visualisation des exercices et la progression.
Rôle des ovaires, trompes et utérus
Les ovaires libèrent en général un ovule par cycle, environ au milieu du cycle, dans une période souvent appelée « fenêtre fertile ». Les trompes assurent la rencontre ovule-spermatozoïdes, grâce à leurs cils et à des contractions douces. L’utérus prépare un lit muqueux pour accueillir un embryon et, en l’absence de grossesse, expulse cette muqueuse lors des règles.
Exemple concret : si vos cycles sont de 28 jours, l’ovulation survient souvent autour du jour 14, mais une variabilité est normale. Observer les modifications de glaire cervicale et la régularité des cycles donne des indices utiles, sans remplacer un avis médical si des symptômes vous inquiètent.
Pathologies courantes de l’appareil génital féminin

La plupart des femmes rencontrent au moins un trouble gynécologique au cours de leur vie. Infections vaginales (mycoses, vaginose bactérienne), infections sexuellement transmissibles, douleurs pelviennes, troubles du cycle ou saignements abondants figurent parmi les motifs les plus fréquents de consultation. Se familiariser avec un schéma de l’appareil génital féminin vue de face aide à localiser l’origine probable d’un symptôme.
L’endométriose concerne environ une femme sur dix en âge de procréer. Elle se manifeste typiquement par des douleurs pendant les règles, parfois pendant les rapports, et peut entraîner une infertilité. Les fibromes utérins sont des tumeurs bénignes du muscle utérin, souvent responsables de règles abondantes et de pesanteurs pelviennes. Le syndrome des ovaires polykystiques peut entraîner cycles irréguliers, acné ou pilosité accrue, avec des implications métaboliques à surveiller.
Les cancers gynécologiques les plus courants touchent le col de l’utérus, l’endomètre et l’ovaire. Le dépistage du col repose sur le frottis et/ou le test HPV, selon l’âge et les recommandations. La vaccination contre le papillomavirus réduit le risque de lésions précancéreuses. Une hygiène intime douce, le préservatif en cas de partenaire(s) nouveau(x) ou multiple(s) et la consultation précoce en cas de gêne limitent les complications.
- Douleurs pelviennes intenses ou persistantes.
- Saignements anormaux entre les règles ou après un rapport.
- Pertes malodorantes, démangeaisons ou brûlures.
- Ballonnements inhabituels et durables, gêne abdominale latéralisée.
- Fièvre associée à des douleurs pelviennes.
Un schéma de l’appareil génital féminin vue de face permet d’illustrer pourquoi une infection vaginale donne surtout des brûlures locales, tandis qu’une douleur latérale droite ou gauche évoque davantage un kyste ovarien. Cette cartographie mentale est utile pour décrire précisément ses symptômes à un professionnel.
Maladies fréquentes et prévention
Infections vaginales : la mycose est due à une prolifération de levures, avec démangeaisons et pertes blanches épaisses. La vaginose bactérienne provoque des pertes grisâtres et une odeur désagréable. Le traitement dépend de la cause, d’où l’intérêt d’un diagnostic médical plutôt que de multiplier les produits en automédication.
Endométriose : la présence de tissu semblable à la muqueuse utérine en dehors de l’utérus entraîne une inflammation chronique. Le contrôle de la douleur et la préservation de la fertilité font partie des objectifs de prise en charge. Des options existent, médicamenteuses ou chirurgicales, selon l’intensité des symptômes et les projets de vie.
Fibromes : bénins mais parfois volumineux, ils peuvent alourdir les règles et provoquer des envies fréquentes d’uriner par effet de masse sur la vessie. Leur traitement varie de la simple surveillance à des techniques ciblées. Là encore, la localisation vue sur un schéma de l’appareil génital féminin vue de face aide à comprendre les symptômes.
Prévention : adopter une hygiène douce (eau tiède, éviter les douches vaginales), privilégier des sous-vêtements respirants, utiliser le préservatif avec un nouveau partenaire, mettre à jour la vaccination HPV selon les recommandations, et respecter les rendez-vous de dépistage. Tenir un carnet de cycle aide à repérer rapidement une anomalie ou un changement notable.
Importance de connaître son anatomie
Connaître son corps, c’est mieux interpréter ses signaux et décider plus tôt de consulter. Visualiser les repères d’un schéma de l’appareil génital féminin vue de face améliore la précision des descriptions de symptômes, ce qui facilite le dialogue avec les soignants. Cette connaissance renforce aussi la confiance lors des examens et des soins.
Sur le plan du bien-être, comprendre la fonction du clitoris, du vagin et de la lubrification permet d’adapter les pratiques, le temps d’excitation et l’usage de lubrifiants si besoin. Le suivi des cycles et des variations corporelles aide à anticiper l’énergie, l’humeur ou les performances sportives, et à distinguer ce qui est habituel de ce qui mérite un avis médical.
Éducation sexuelle et santé
L’éducation sexuelle fondée sur des termes justes et des schémas fidèles réduit la honte et les idées reçues. Nommer correctement la vulve, le clitoris, l’utérus et les ovaires favorise une communication claire. Comprendre l’emplacement des organes, grâce à un schéma de l’appareil génital féminin vue de face, aide à poser les bonnes questions et à exprimer ses besoins de manière précise.
Pour ancrer ces connaissances, appuyez-vous sur des supports variés : maquettes anatomiques, schémas commentés, applications de suivi du cycle, ateliers d’information. Pratique simple : lors d’une lecture de schéma, retracez du doigt le trajet de l’ovule depuis l’ovaire jusqu’à l’utérus, puis inversez le sens pour comprendre la migration des spermatozoïdes. Cette gymnastique visuelle rend la physiologie concrète.
Retenez enfin que se connaître n’est pas s’auto-diagnostiquer. C’est reconnaître plus tôt un changement, gagner en clarté dans l’échange avec les professionnels et adopter des habitudes protectrices. Faites de cette cartographie un atout du quotidien : quelques minutes pour revoir un schéma, et vous améliorez déjà votre prévention et la détection des symptômes inhabituels.